Koklear İmplant (Biyonik Kulak)
Koklear İmplant (Biyonik Kulak)
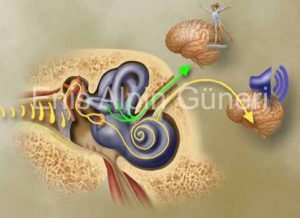
Değişik nedenlerle ortaya çıkan ağır sensorinöral işitme kaybı (SNİK) olgularının büyük çoğunluğunda hasar Corti organındadır, ancak modiolusta yer alan spiral ganglion hücreleri ile bunlarını uzantısı olan işitsel sinir lifleri genellikle salimdir. Yeni doğan işitme kayıplarının % 90 kadarında da altta yatan neden tüylü hücre hasarı olup, spiral ganglion hücreleri yeterli sayı ve fonksiyondadır, işitme siniri ve çekirdekleri ile santral işitme merkezi normaldir. Normalde koklea içindeki spiral ganglion hücre sayısı 35-40 bin kadardır, bu hücrelerin % 10 kadarının salim kalmasının elektriksel uyarımın başarısı için yeterli olduğu belirlenmiştir. Bu nedenle yeterli sayıda spiral ganglion hücresinin elektriksel olarak uyarılması ile sesin algılanması mümkündür. Koklear implant (Kİ) ileri teknoloji ürünü bir medikal cihazdır. Mekanik ses enerjisini elektrik sinyallerine dönüştüren ve bu sinyalleri koklea içine yerleştirilen elektrodu aracılığı ile doğrudan spiral ganglion nöronlarına aktararak seslerin algılanmasını sağlayan bir nöroelektronik protezdir. Sesleri akustik olarak güçlendirip kokleaya ileterek işitmeyi arttıran işitme cihazlarının aksine, KI kokleadaki duyu hücreleri basamağını atlayarak ses uyarısını doğrudan koklear sinire aktarır.

Prof. Dr. Enis Alpin Güneri biyonik kulak uygulamasını başlatan William F. House ile birlikte görülmektedir.
Koklear implant (biyonik kulak), bilateral ileri- çok ileri derecede sensörinöral işitme kaybı olan ve en az 3 (üç) aylık süre ile iki taraflı (binaural) işitme cihazı kullanımından yarar görmeyen kişilerde uygulanır.
2 (iki) yaş ve altı çocuklarda, her iki kulakta (bilateral) 90 dB HL’den daha fazla sensörinöral işitme kaybı varlığında; 2 (iki) yaş üstü çocuklarda ve erişkinlerde her iki kulakta (bilateral) 80 dB’den fazla veya bir kulakta 70 dB ve daha fazla ve karşı kulakta 90 dB ve daha fazla sensörinöral işitme kaybı varlığında ve konuşmayı ayırt etme skorunun %30’un altında olduğu durumlarda koklear implant uygulanır.
House tarafından ilk defa geliştirilen tek kanallı Kİ ile, ağır işitme kayıplı hastalarda ses algılanmasında anlamlı derecede iyi sonuçlar elde edilerek, ilk defa 5 duyudan bir tanesini yerine koyabilmek mümkün kılınmıştır. Günümüzde artık tek kanallı Kİ kullanılmamaktadır, rutin olarak uygulanan cihazların tümü birden fazla (çok kanallı) elektrod içerirler. Çok kanallı elektrodlar kokleanın değişik bölgelerini uyararak farklı frekansların algılanmasını ve konuşmanın anlaşılmasını sağlarlar. Bir KI’ ın dış ve iç parçaları vardır, dış parçada sesi alan mikrofon ve bu sesleri elektriksel sinyallere dönüştüren konuşma işlemcisi yer alır. İç parçada alıcı-uyarıcı ile, bununla bağlantılı olan ve içinde modeline göre farklı sayıda elektrod içeren dizini vardır. Alıcı-uyarıcı mastoidektomi kavitesinin posterosuperioruna yerleştirilir ve içindeki bir mıknatıs aracılığı ile dış parça ile temas eder. Alıcı- uyarıcıya bağlı olan elektrod dizini fasiyal resesten orta kulağa, oradan da koklea içine yerleştirilir. Alıcı-uyarıcı aracılığı ile, dışta yer alan ses işlemcisinin kodlayarak gönderdiği elektriksel uyarılar elektrodlara iletilerek işitme siniri lifleri uyarılır ve beyin bu sinyalleri ses olarak algılar.
Her 1000 yenidoğandan 1 tanesinde Kİ cerrahisi adayı olacak kadar ağır SNİK vardır. Ülkemizdeki yıllık canlı doğum oranları göz önüne alındığında, yılda yaklaşık olarak 1300 yenidoğanın Kİ adayı olması beklenir. Doğumsal işitme kayıplı çocuklar erken yaşta uygulanan Kİ ile normal yaşıtlarına eşit dil ve konuşma gelişim düzeyini yakalayabilirler. Bunun nedeni işitsel korteksin nöroplastisite sayesinde gelen elektriksel uyarıları değerlendirip depolayarak gelişimini sürdürmesidir; ancak belirli bir yaşa kadar ses ile uyarılmayan nöronların daha sonraları ses ile tanışmalarının sonuçları başarılı olmaz. En iyi prognoz 12 ay civarında implante edilenlerde görülür, bu çocukların dil ve lisan gelişimi kısa sürede yaşıtlarını yakalar ve eğitimlerini normal bir şekilde sürdürebilirler. Yenidoğan taraması ile erken dönemde tanı konulması ve gerekli tedavilerin gecikmeden yapılması ile Kİ ameliyat sayıları giderek artmaktadır. Günümüzde tüm dünyada Kİ uygulanan hasta sayısının 200,000’ in üzerindedir, ameliyat sayısı özellikle son 20 yılda çoğalmış ve Kİ dünyanın her yerinde giderek artan yeni merkezler ve cerrahlar tarafından uygulanan rutin bir girişim haline gelmiştir.
Ameliyat öncesi değerlendirme
Aday hastanın işitme kaybının süresi, fonksiyonel işitme düzeyi, kronolojik yaşı ile dil yaşı arasındaki fark, konuşma ve lisan becerileri, bilişsel öğrenme şekli, medikal ve radyodiagnostik incelemeleri, diğer özürlülük durumları, ailenin sağladığı destek, ailenin yapısı ve beklenti düzeyi, eğitim imkanları ile sosyal güvenlik ve finansman sorunu etraflı olarak değerlendirildikten sonra ameliyat kararı verilir. Özetle, kapsamlı odyolojik tetkiklerin yanı sıra, cihazlı ve cihazsız olarak yapılan işitme testleri ile değerlendirilen ve işitme cihazından yeterince yararlanamadığı kabul edilen aday hastanın genel medikal durumu, KBB muayene bulguları ve odyolojik test sonuçları incelenerek gerek görülen diğer testleri planlanır, ardından radyodiagnostik incelemeleri ve psikososyal değerlendirmeleri yapıldıktan sonra uygun görüldüğü takdirde hasta ameliyat programına alınır. Radyodiagnostik inceleme olarak hem BT, hem de MRG gereklidir. Temporal kemik BT tetkiki ile mastoid kemiğin havalanması, fasiyal sinirin durumu, orta kulak ve fasiyal reses anatomisi incelenir ve bir koklear malformasyon olup olmadığı değerlendirilir. MRG ile de, kokleada osisfikasyon varlığı ve VIII. sinirde aplazi veya hipoplazi bulunup bulunmadığı hakkında bilgi edinilir, ayrıca beyin sapı ve beyin de değerlendirilir. Kokleanın bulunmaması (Michel deformitesi: koklear aplazi) ve koklear sinir agenezisi Kİ cerrahisi için kesin kontrendikasyonlardır. Koklear malformasyonlu olgular, işitme siniri var olduğu sürece Kİ’ dan yarar görürler. Ancak bu olgular için farklı cerrahi teknikler ve özel elektrod tiplerinin kullanılması gerekir. Malformasyonlu olgularda kokleostomi sonrası BOS fışkırması (gusher) ve menenjit riski de daha fazladır.
Uygulama alanları
İdeal aday, işitme cihazından yeterince fayda görmeyen, postlingual gelişimli bilateral ağır işitme kaybı olan erişkin bir hastadır. Kİ uygulanmadan önce güçlü işitme cihazlarının yeterli olup olmadığını değerlendirmek için hasta en az 3 ay süre ile izlenir. Bu durumun tek istisnası menenjit sonrası gelişen bilateral ağır SNİK tablosudur, bu durumda hızla ilerleyen koklear osifikasyon elektrodun yerleştirilmesini engelleyecek dereceye gelmeden önce zaman geçirmeden acilen Kİ uygulanır. Kİ endikasyonları çocuk ve erişkin hastalar için farklı olacak şekilde belirlenmiştir; 12 ay- 17 yaş aralığındaki çocuk adaylarda 90 dB HL’ den, 18 yaşından büyük erişkin adaylarda ise 70 dB HL’ den daha kötü bilateral çok ileri SNİK bulunması ve olguların en iyi koşullarda bilateral olarak uygulanan güçlü işitme cihazından az veya hiç fayda görmediğinin belirlenmesi gerekir. Ülkemizdeki durumda, Sosyal Güvenlik Kurumu’ nun sağlık uygulama tebliğinde değişiklik yapılmasına dair 22.06.2012 tarihli tebliğine göre belirli kriterlere haiz kişilerde uygulanması halinde KI bedellerinin kurumca karşılanmaktadır.
Uygulanamayacağı durumlar
Koklear agenezi, VIII. sinir aplazisi, Nörofibromatosis (NF) Tip 2 olguları, koklear nukleusu tutan beyin sapı lezyonlarında ve organik beyin disfonksiyonu durumunda Kİ kesinlikle kontrendikedir. Bunlara ek olarak aktif orta kulak ve mastoid hastalığı varlığında, ağır medikal sorunları olan kişilerde, ileri mental retardasyon ve psikozda ve özellikle de gerçekçi olmayan beklentilerin varlığı durumunda Kİ uygulanması sakıncalıdır. Koklear osifikasyon, koklear sinir agenezisi ve bilateral akustik nörinomlu NF tip 2 olgularında, eğer koklear nukleus ve beyin sapı düzeyi salim ise beyin sapı implantı (ABI) uygulanır.
Bilateral çok ileri derecede sensörinöral işitme kaybı olan hastalarda şağıdaki kriterlerden en az birinin varlığında:a) CT ve/veya MRI incelemeleri sonucu; koklea ve/veya akustik sinirin olmadığı veya tam gelişmediği veya hasar gördüğü tespit edilen hastalarda, b) Bilateral akustik tümörü olan nörofibramatozis Tip 2 olgularında tek taraflı tümör eksizyonu ile aynı seansta uygulanır. Eğer beyin sapı düzeyinde de hasar var ise elektrod koklear nukleusun daha kranialine, yani mezensefalona yerleştirilmelidir, işitsel orta beyin implantı (AMI) olarak adlandırılan bu protezin uygulanması halen araştırma safhasındadır.
Kİ modelleri
İnsan kokleasındaki anatomik varyasyonların çokluğuna ve endikasyonlar arasında yer alan ve giderek artan farklı hastalık tablolarına rağmen, günümüzde her durumda aynı cihazlar kullanılmaktadır. Ancak ticari olarak üretilen KI cihazlarının aksamları sık aralıklarla güncellenmekte ve markaların yeni modellerine yeni isimler verilmektedir; bu gelişmelerin yakın gelecekte Kİ uygulanacak olan hastanın anatomik ve fizyolojik durumuna özel olarak üretilen cihazların geliştirilmesine yol açması beklenmektedir. Koklear firmasının Nucleus adlı 22 adet elektrod içeren cihazının en sık kullanılan modelinde (Contour) elektrod önceden kıvrık durumda iken bir stile ile düzleştirilmiştir, koklea içine yerleştirilip stile çekilince elektrod modiolus etrafına doğru kıvrılır. Bu cihazın düz elektrod, osifiye vakalar için çiftli elektrod ve elektroakustik uyarımda kullanılan kısa ve kondanse (hibrid) elektrod modelleri de vardır. Nukleus cihazının tüm modellerinde topraklama için ayrıca bir ekstrakoklear elektrod da bulunur. Advanced Bionics firmasınca, daha önceden Clarion adı altında üretilen cihazda 16 adet elektrod vardır, bu elektrod bir yerleştirme aleti ile uygulanabilir; çok yakın zamanda bu firma tarafından da stile ile düzleştirilen preforme kıvrık bir elektrodu içeren yeni bir model geliştirilmiştir, ancak bu elektrod stile çekilince modiolus etrafına sarılmak yerine midmodioler pozisyonda kalmaktadır. Med El firmasınca üretilen cihazlarda 12 kanalda 24 adet elektrod bulunmaktadır, standart uzunluktaki elektroda ek olarak daha kısa (komprese) elektrod tipleri ve osifiye vakalar için çiftli elektrod içeren modeller de vardır. Oticon marka 20 elektrod içeren cihazın standart ve kalıntı işitmeyi korumayı amaçlayan ince modelleri bulunmaktadır. Ayrıca Çin kaynaklı Nurotron firmasının cihazı kısa süre önce CE onayı almıştır.
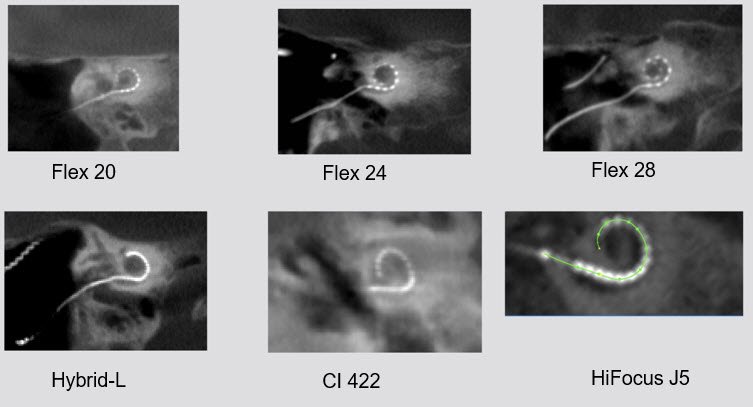
Farklı koklear implant (biyonik kulak) modelleri.
Cerrahi
Hangi kulağa implantasyon uygulanacağının seçiminde, öncelikle anatominin daha uygun olduğu kulak tercih edilir, ancak mevcut işitmenin durumu da önemlidir. Daha iyi olan kulağın implante edilmesi ile, daha fazla sayıdaki canlı spiral ganglion hücresinin uyarılması sonucu daha iyi işitme sonuçlarının elde edilmesi beklenir. Ancak implantasyon ile kalıntı işitmenin zarar görmesi halinde, cihaz kullanımından kısmen de olsa yarar gören daha iyi kulağın bu avantajının ortadan kalması riski vardır. Eğer her iki kulak arasında anatomik ve fonksiyonel olarak hiçbir fark yoksa, insanların % 95’ inde konuşma merkezi solda olduğundan implantasyon için sağ kulak seçilmelidir. Pediatrik olgularda, anomalili vakalarda ve revizyon cerrahi girişimlerde fasiyal sinirin intraoperatif monitorizasyonu yararlıdır. Günümüzde en çok kullanılan standart cerrahi yöntem House tarafından tanımlanan transmastoid fasiyal reses yaklaşımıdır. Bu cerrahide cilt insizyonu yapılmadan önce iç (alıcı uyarıcı) ve dış (konuşma işlemcisi) parçaların yerleşimleri şablonlar yardımı ile belirlenir, daha sonra mastoidektomi uygulanır ve posterior timpanotomi ile yuvarlak pencere net olarak tanınacak şekilde fasiyal reses içinden görüş sağlanır. Burada önemli bir nokta da, kordal krest alınmadan fasiyal resesin tam olarak açılamayacağıdır. Zira posterior mezotimpanum horizontal planda kordal krest ve vertikal piramidal krest tarafından 4 bölüme ayrılıdığından; fasiyal reses ve sinüs timpani aslında iki ayrı kompartmandan meydana gelmişlerdir . Mastoid içinden yaklaşırken öncelikle fasiyal sinüs açılır ve daha sonra kordal krest ile karşılaşılır ve bu da alındıktan sonra lateral timpanik sinüse ulaşılması ile fasiyal reses tamamen açılmış olur. Fasiyal resesin yeterince açılması önemlidir, bu açıklıktan yuvarlak pencere net olarak görüntülenebilmelidir. Posterior timpanotomi yaklaşımı ile bakıldığında bazen tüm çabalara rağmen yuvarlak pencere membranı görüş altına alınamayabilir. Bu durumun nedeni kokleanın dönük olmasıdır. Yuvarlak pencere nişinini turlanmasına rağmen membranının görülemediği olgularda zorunlu olarak promontoriumdan kemik kokleostomi yapılması önerilmiş olsa da; görüşün zor olduğu olgularda fasiyal reses içinden veya orta kulak yolu ile yapılan endoskopik muayene ile yuvarlak pencere membranı tanınarak yuvarlak pencere içinden kokleostomi yapılabilir.
Yuvarlak pencere anteroinferiorundan yapılan bir kokleostomi ile ya da daha sık tercih edildiği şekilde yuvarlak pencere membranı içinden skala timpaniye bir giriş yolu açılır. Daha sonra bu açıklıktan içeriye implantın elektrodlarını içeren silikon uzantı (array) yerleştirilir. Ameliyat sırasında endoskop kullanımı, özellikle yuvarlak pencere membranının net olarak tanınması için yardımcıdır. İntraoperatif telemetri yapılarak nöral yanıt ve akustik refleks ölçümlerinin yapılması ile cihazın bütünlüğü, uygun olarak yerleştirildiği ve etkin uyarım sağladığı belirlendikten sonra operasyon sonlandırılır. Alıcı uyarıcı parçanın kemik içine açılan bir yatak içine yerleştirilmesi ve fikse edilmesi yerine, küçük bir subperioteal cep içine konulması giderek artan bir sıklıkla tercih edilmektedir.
Alternatif cerrahi yaklaşımlar: Uygun olmayan anatomik özellikler nedeniyle, klasik transmastoid fasiyal reses yaklaşımı yerine bazen alternatif cerrahi yaklaşımlar uygulanabilmektedir. Bu alternatif yöntemler arasında suprameatal yaklaşım, transkanal duvar (Veria) tekniği, orta fossa yaklaşımı ve perikanal elektrod insersiyon tekniği sayılabilir.
İzlem ve sonuçlar
Ameliyat sonrası 1. günde çekilen transorbital ve Stenvers pozisyonundaki direkt temporal kemik grafilerinde elektrodun ve alıcı uyarıcının uygun yerleşimde olduğu doğrulandıktan sonra hasta ayaktan pansumanlara gelmek üzere taburcu edilir. Postoperatif 1. ayda cilt ödemi tamamen geriledikten sonra cihaz aktive edilerek ilk uyarım verilir ve programlama yapılarak ömür boyu devam edecek olan rehabilitasyon süreci başlar. Kİ ameliyatı sonrası dikkat edilmesi gereken önemli bir durum da, alıcı uyarıcı parçada bulunan mıknatıs nedeniyle MR çekiminin kontrendike olmasıdır. Ameliyat sonrası dönemde eğer herhangi bir nedenle hastaya MR çekilmesi gerekir ise mıknatısın çekimden önce çıkartılması ve daha sonra tekrar takılması için iki aşamalı bir cerrahi girişim gereklidir. Mıknatıs çıkartılmadan ve üzerine bandaj uygulanarak MR çekilmesinin güvenli olduğu belirtilse de, cihazın yarattığı artefakt etkisi nedeniyle elde edilen görüntülerin değerlendirilmesinde zorluklar yaşanır. Kİ uygulanan hastanın kafa traumalarından sakınması ve kontakt spor aktivitelerinde yer almaması, su ve terleme ile cihazda sorunlar yaşanabileceğinden bu yönde dikkatli olması gibi yaşam boyu sürecek önlemler alınması gerekmektedir. Kİ sonrası elde edilen fonksiyonel işitme düzeyi bir çok farklı fiziksel ve psikososyal faktörlerden etkilenir ve bu nedenle de elde edilen sonuçlar bireysel olarak çok farklılıklar gösterebilmektedir. Çocuk hastalarda prognozu etkileyen faktörler işitme kaybının başlangıç yaşı, ilerleme durumu, kaybın başlangıcı ile Kİ uygulanmasına kadar geçen süre ve çocuğun içinde bulunduğu eğitim ortamıdır. Bunların yanı sıra aile desteği, rehabilitasyon programına düzenli ve etkin biçimde katılma ve diğer medikal problemlerin varlığı da başarıyı etkiler. Erken yaşta implantasyon ile yaşıtlarına uygun dil, lisan ve iletişim becerileri hızla elde edilebilir.
Komplikasyonlar
Kİ komplikasyonları cihazın çıkartılmasını ve yeniden ameliyatı gerektiren majör komplikasyonlar ve kendiliğinden veya konservatif tedavi ile düzelen minör komplikasyonlar olarak sınıflandırılmışlardır. Komplikasyon oranları farklı serilerde % 5.7- 58.8 arasında değişmekte ise de, genel olarak majör komplikasyonlar % 2.3- 12.3 sıklıkta, minör komplikasyonlar ise % 1- 18 sıklıkta ortaya çıkar. Bu oranlardaki dikkat çekici farklılıkların en önemli nedeni komplikasyon tanımında ve sınıflamasında değişik görüşlerin bulunmasıdır. Bazı yazarlar sadece ek cerrahi gerektiren durumları komplikasyon olarak kabul eder ve işlemle bariz olarak ilgili olmayan sorunları dikkate almazken, diğerleri beklenmedik cerrahi anatomik özellikleri bile komplikasyon olarak görmektedirler. Bu nedenle, koklear obliterasyon ve BOS fışkırması (gusher) gibi anatomik ve fizyolojik anormalliklerin cerrahiye bağlı komplikasyonlar değil, beklenmeyen intraoperatif bulgular veya problemler olarak değerlendirilmesi önerilir. Komplikasyon oranları arasındaki farklılıkların diğer bir nedeni de, yayınlanan seriler arasında yaş grubu, merkezin deneyimi, cerrahi yöntem seçimi gibi farklılıkların bulunmasıdır. Kİ komplikasyonları arasında yer alan iki önemli durum olan menenjit ve cihaz bozulması hakkında fikir birliği oluşmuş ve bu konularda kılavuzlar yayınlanmıştır.
Kİ uygulanan hastalarda pnömokok menenjiti riski artmıştır, bu nedenle Kİ uygulanan tüm hastalar ABD’ nde FDA tarafından önerilen uygun aşılama protokolu ile korunmalıdır. Bu protokole göre 2 yaşından küçük çocuklara 2., 5., 6., ve 12-15. aylarda konjuge Hib aşısının yanında konjuge pnömokok aşısı da yapılır. Eğer çocuğun yaşı 2-5 yaş arasında ve konjuge pnömokok aşı serisi tamamlanmış ise 1 doz pnömokok polisakkarit aşısı yapılır; bu yaş grubunda olup da hiç pnömokok aşısı olmamış çocuklara 2 ay ara ile 2 doz konjuge pnömokok aşısı ve bunlardan en az 2 ay geçtikten sonra 1 doz pnömokok polisakkarit aşısı yapılır. Beş yaşından büyük çocuklara ve erişkinlere ise 1 doz pnömokok polisakkarit aşısı yapılması yeterlidir. Daha önceleri önerilen 7 valanlı konjuge pnömokok aşısının (PCV7; Prevnar), sonraki yıllarda ortaya çıkan otitis media ve menenjit etkenleri olan serotiplere karşı etkisiz kalması nedeniyle 2010 yılında 23 valanlı daha yeni bir pnömokok aşısının (PPV23; Pneumovax) kullanılması gündeme gelmiştir ve artık 2 -59 ay arasındaki tüm çocuklar bu yeni aşı ile rutin olarak aşılanmaktadır. Ancak buna ek olarak, koklear implant gibi ek bir medikal durumu olan çocuklarda 60-71. aylar arasında ikinci bir doz aşının daha yapılması ve 2-18 yaşlar arasında da 23 valanlı pnömokok polisakkarit aşısının yapılması önerilir.
Diğer Kİ uygulamaları
Elektroakustik uyarım: Pes frekanslarda işitmesi korunmuş, ancak tiz frekanslarda işitmesi olmayan olgularda (kalıntı işitme), bu kalıntı işimeyi koruyan daha kısa bir elektrod (hibrid elektrod) yerleştirerek, hastanın işitme cihazı ile pes frekanslarının, koklear implantasyon ile de tiz frekanslarının düzeltilmesi işlemine denir. Bu hastalar her iki modaliteyi birlikte kullanarak gürültülü ortamlarda konuşmayı anlama ve müzik algılama gibi durumlarda daha iyi bir konuma gelirler. Elektroakustik uyarım için kurumlarca karşılanan endikasyon 1000 Hz ve altındaki frekanslarda işitme eşiklerinin 50 dB ve daha iyi, 1000 Hz’den yüksek frekanslarda 80 dB ve daha kötü olması ve konuşmayı ayırt etme skorunun % 30’dan kötü olması durumudur.
Binaural bimodal Kİ: Bir kulakta Kİ ve işitmesi daha iyi olan karşı kulakta işitme cihazı kullanımına verilen isimdir.
Bilateral Kİ: Aynı seansta simültane ve ardışık seanslarda her iki kulağa da Kİ uygulanmasıdır. Amaç binaural işitmenin sağlanmasıdır. Bilateral Kİ uygulanan çocuk hastaların konuşma ve dil gelişimleri tek taraflı Kİ uygulananlara göre anlamlı derecede daha iyidir, bu nedenle birçok ülkede doğumsal işitme kayıplarında rutin olarak bilateral Kİ uygulanması yapılmakta ve masrafları sosyal güvenlik kurumlarınca karşılanmaktadır.
Tek taraflı işitme kaybında Kİ: Bir kulakta ağır işitme kaybı olan kişiler, diğer kulakta işitme normal olsa bile başın gölge etkisi nedeniyle gelen sesin yönünü saptamada zorlanırlar, gürültülü ortamlarda anlama zorluğu yaşarlar. Bu hastalarda CROS tipi işitme cihazı veya kemiğe implante işitme cihazı kullanılabilir, böylelikle işitmeyen kulak tarafına gelen sesler kemik yolu iletimi ile karşı kokleaya aktarılır. İşitme cihazından yarar görmeyecek kadar ileri olan tek taraflı işitme kayıplarında diğer bir seçenek de Kİ uygulanmasıdır.
Tinnitus için Kİ: Ki uygulanan erişkin hastalarda ameliyat sonrasında tinnitusun azalması ve kaybolması gözlemlerine dayanılarak, diğer yöntemlerden yarar görmeyen hastalar için etkili olabilecek bir tedavi seçeneği olabileceğine dair araştırmalar sürdürülmektedir.
Beyinsapı İmplantı: Bilateral çok ileri derecede sensörinöral işitme kaybı olan hastalarda şağıdaki kriterlerden en az birinin varlığında:a) CT ve/veya MRI incelemeleri sonucu; koklea ve/veya akustik sinirin olmadığı veya tam gelişmediği veya hasar gördüğü tespit edilen hastalarda, b) Bilateral akustik tümörü olan nörofibramatozis Tip 2 olgularında tek taraflı tümör eksizyonu ile aynı seansta uygulanır.
TABLOLAR
Tablo I. KI bedelinin SGK tarfından karşılanması için gerekli kriterler.
Öncelikle KI yapılacak merkezlerde asgari ekipmanlar bulunmalı ve işlem sonrası takiplerin ilk 2 yılda 2 defa cerrahinin yapıldığı sağlık kurumunda yürütüleceğinin belgelendirilmesi gerekldir.
Elektrod yerleşimini sağlayacak kadar iç kulak gelişiminin olması ve koklear sinirin varlığı yüksek çözünürlükte CT ve/veya MRI ile gösterilmelidir.
En az 3 (üç) aylık süre ile binaural işitme cihazı kullanımından fayda görmediği sağlık kurulu raporunda belirtilmelidir.
Aşağıdaki kriterlerden en az birisine haiz olduğu sağlık kurulu raporu ile belgelenen kişilerde Kurumca bedeli karşılanır:
a) Alıcı ve/veya ifade edici dil yaşı ile kronolojik yaş arasında 4 (dört) yıldan daha az fark olması veya alıcı ve/veya ifade edici dili 4 (dört) yaş ve üstü olması (4-18 yaş, kronolojik yaşa bakılmaksızın),
b) Post-lingual işitme kaybı olması.
Sağlık kurulu raporu, aynı resmi sağlık kurumunda çalışan 3 (üç) kulak burun boğaz hastalıkları uzman hekimi tarafından düzenlenir. Rapor ekinde aynı resmi sağlık kurumunda görevli 1 (bir) odyolog tarafından yapılan odyolojik değerlendirme sonuç belgesi ve 1 (bir) psikolog veya 1 (bir) dil konuşma terapisti tarafından yapılan değerlendirme sonuç belgesi bulunmalıdır.
Elektrod yerleşimini sağlayacak kadar iç kulak gelişiminin olduğu ve koklear sinirin varlığı yüksek çözünürlükte bilgisayarlı tomografi ve/veya manyetik rezonans görüntüleme raporu ile gösterilmelidir.
Menenjit sonrası oluşan işitme kayıplarında, koklear implantasyon kriterlerine uygun olması şartıyla, 3 (üç) aylık süre ile binaural işitme cihazı kullanımından fayda görmeme kuralı aranmaksızın, sağlık kurulu raporu ile belgelendirilmesi halinde Kurumca bedeli karşılanır.
İşitsel nöropati tanısı alan olgularda; en az 6 (altı) ay süreyle işitme rehabilitasyonu ve eğitiminden fayda görmediğinin odyolojik değerlendirme ve sağlık kurulu raporu ile belgelendirilmesi halinde Kurumca bedeli karşılanır.
Eş zamanlı veya ardışık bilateral koklear implant uygulaması kriterleri sağlık kurulu raporunda belirtilmesi kaydıyla aşağıdaki gibidir:
a) Koklear implantsyon kriterlerini karşılayan 12-48 ay arası çocuklar,
b) Yaş sınırı aranmaksızın post-lingual dönemde gelişen menenjit sonrası odyolojik kriterlere haiz ileri derecede sensörinöral işitme kayıpları,
c) 48 ayın üzerindeki hastalarda (48 aylık olanlar hariç) ileri derecede sensörinöral işitme kaybına eşlik eden bilateral körlük.
Koklear implant uygulaması sonrası gelişen enfeksiyon, kolesteatom, tümör nedeniyle koklear implantın iç parçasının işlevselliğini yitirmesi durumunda, süre aranmaksızın bu durumun sağlık kurulu raporu ile belgelendirilmesi halinde sadece cerrahi olarak yerleştirilen iç parçanın bedeli Kurumca karşılanır.
Koklear implantın, 12 (oniki) ayın altındaki hastalara uygulanması halinde Kurumca bedeli karşılanmaz.
Koklear implant, cihaz ve aksesuarlar işlem bedeline dahil olarak Kurumca karşılanır.
Odyolojik değerlendirme; odyometrik inceleme, timpanometri, stapes refleks eşiği testi, klinik otoakustik emisyon testi, ABR testleri ile yapılır. Koklear implantın uygulanmasında aşağıdaki odyolojik kriterler dikkate alınır:,
a) 2 (iki) yaş üstü çocuklarda ve erişkinlerde bilateral 500, 1000, 2000 ve 4000 Hz’lerdeki işitme eşikleri ortalamasının 80 dB’den daha kötü olması veya bir kulakta 70 dB ve daha kötü, karşı kulakta 90 dB ve daha kötü, konuşmayı ayırt etme testi yapılabilen hastalarda konuşmayı ayırt etme skorunun %30’un altında olması gereklidir.
b) 2 (iki) yaş ve altı çocuklarda, bilateral 90 dB HL’den daha fazla sensörinöral işitme kaybının olması gereklidir.
Koklear implant asgari çanta içeriği; konuşma işlemcisi, transmitter, 12 adet 675 p düğme pil, şarj edilebilir pil ünitesi, 3 adet şarj edilebilir pil ve şarj cihazı (şarj edilebilir pilleri standart üretiminde olmayanlar için 150 adet 675 p düğme pil ya da şarj edilebilir özel veya AAA pil (4 adet)), ara kablo, yedek ara kablo (3 adet), yedek mıknatıs, konuşma işlemcisi test cihazı, nem alma ve kurutma kiti, temizleme apereyi, dış parça taşıma çantası veya kutusu, günlük kullanım çantası, Türkçe kullanım kılavuzu, pil tutucu veya yuvası (2 adet) ile yedek pil yuvası kapağı (işlemci içinde olanlarda aranmaz), yedek kulak kancası (cihazda kullanımı gerekmiyorsa istenmez), yedek kulak kancası pini (cihazda kullanımı gerekmiyorsa istenmez), pin çıkarma aleti (pini olmayan cihazlarda istenmez), tornavida (cihazda kullanımı gerekmiyorsa istenmez), uzaktan kumanda (cihazın kullanımı için gerekli değil ise istenmez).
Elektroakustik implant uygulaması:
a) 500 ve 1000 Hz frekanslarda işitme eşiklerinin 50 dB ve daha iyi, 2000, 3000, 4000 Hz frekanslarında 80 dB ve daha kötü olması ve konuşmayı ayırt etme skorunun %50’den kötü olması durumunda uygulanır.
b) Elektroakustik implant uygulamasının Kurumca bedelinin ödenmesi için son 1 (bir) yıl işitme eşiklerinin stabil olduğu belirtilmelidir.
Tablo II. Önemli ve minör komplikasyonlar
Önemli komplikasyonlar
Yerleştirilme (insersiyon) trauması nedeniyle kalıntı işitmenin hasarlanması
Yara yeri ve flep sorunları (enfeksiyon, cihazın açığa çıkması)
Cihazın bozulması (device failure)
İç parça ile ilgili diğer sorunlar (mıknatısın veya alıcı uyarıcı iç parçanın yer değiştirmesi)
Elektrodun kokleadan dışarı çıkması ve inkomplet implantasyon nedenleri ile işlevsel elektrod sayısında azalma
Elektrodun uygun olmayan yerleşimi
Menenjit
Fasiyal sinir sorunları (uyarılma, parezi, paralizi)
Minör komplikasyonlar
Kulak zarı hasarı
Dengesizlik ve vertigo
Tinnitus
Tad bozuklukları
Tablo III. KI sonrası menenjit gelişme riskini arttıran faktörler
Küçük yaş
İleri (> 65) yaş
Geçmişte menenjit öyküsünün bulunması
Spontan veya trauma sonrası gelişen BOS rinore veya otore öyküsü
BOS fistülü riskini arttıran bir koklear anomali varlığı
İmmun yetmezlik yaratan ek hastalıklar
Ventriküler şant gibi nörolojik protezlerin varlığı
İmplant yatağını hazırlama sırasında açığa çıkan duranın enfekte olması
Kokleostominin büyük açılması ve/veya yumuşak doku ile kapatılmaması
İki kısımdan oluşan (dual) ve pozisyon verici ile birlikte yerleştirilen elektrod
İmplantlı çocuktaki otitis medianın etkin olarak tedavi edilmemesi
Aşılanmama
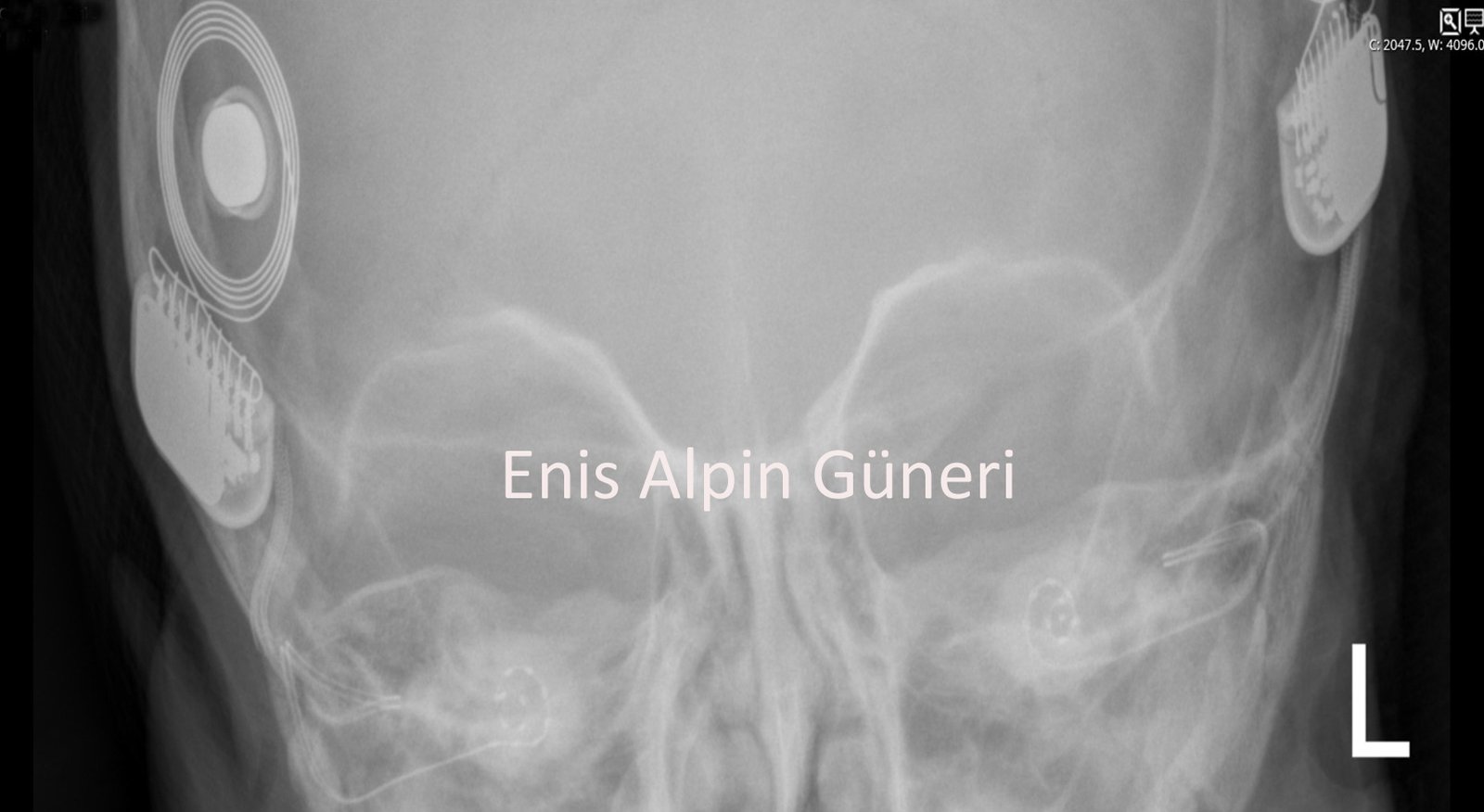
Her iki kulağa biyonik kulak (koklear implant) ameliyatı uygulanan 2 yaşındaki hastada, işitme kaybı olmayan yaşıtları ile eşit düzeyde işitme, konuşma ve lisan gelişimi sağlanmış olmaktadır. Bu çocuklar işitmesi normal olan diğer bireylerden farksız bir yaşam sürdürmektedirler.
Prof. Dr. Enis Alpin Güneri tarafından uygulanan KOKLEAR İMPLANT (BİYONİK KULAK AMELİYATI) basamakları ile ilgili kısa görüntüleri aşağıda bulabilirsiniz:
Koklear implantasyon (Biyonik kulak) ameliyatında, deri ve kas dokuları açıldıktan sonra, iç parçanın kemik içinde yerleşeceği bir yatak hazırlanır.
Koklear implantasyon (Biyonik kulak) ameliyatında, orta kulak arka kısmına ulaşmak için, mastoid kemik içinden ve fasiyal (yüz) siniri üzerinden girilerek bir pencere açılır (posterior timpanotomi veya fasiyal reses yaklaşımı).
Koklear implantasyon (Biyonik kulak) ameliyatında, orta kulak arka kısmına ulaşmak için, mastoid kemik içinden ve fasiyal (yüz) siniri üzerinden girilerek bir pencere açılır (posterior timpanotomi veya fasiyal reses yaklaşımı).
Koklear implantasyon (Biyonik kulak) ameliyatında, orta kulak arka kısmına ulaşmak için, mastoid kemik içinden ve fasiyal (yüz) siniri üzerinden girilerek bir pencere açılır (posterior timpanotomi veya fasiyal reses yaklaşımı).
Koklear implantasyon (Biyonik kulak) ameliyatında, orta kulak arka kısmına ulaşmak için, mastoid kemik içinden ve fasiyal (yüz) siniri üzerinden girilerek bir pencere açılır (posterior timpanotomi veya fasiyal reses yaklaşımı).
Daha sonraki aşamada iç kulağa bir pencere (kokleostomi) açılır.
Daha sonraki aşamada, iç kulağa açılan bir pencere içinden elektrod yerleştirilmekte ve iç kulak sinir liflerine temas edecek şekilde kıvrılması sağlanmaktadır.
Güncel olarak yapılan biyonik kulak ameliyatlarında iç kulağa yerleştirilen elektrod yuvarlak pencere yolu ile uygulanmakta, bu yöntemle elektrodun uygun konumda olduğu garantilenmekte ve de iç kulak hasarı ortadan kaldırılmaktadır.
Güncel olarak yapılan biyonik kulak ameliyatlarında iç kulağa yerleştirilen elektrod yuvarlak pencere yolu ile uygulanmakta, bu yöntemle elektrodun uygun konumda olduğu garantilenmekte ve de iç kulak hasarı ortadan kaldırılmaktadır.
Biyonik kulak ameliyatlarında fasiyal sinir monitorizasyonu (yüz sinirinin ameliyat sırasında korunması) uygulanarak, sinir hasarı riski ortadan kaldırılmaktadır.
Biyonik kulak ameliyatından sonra çekilen bilgisayarlı tomografide yerleştirilen elektrodun iç kulak boyunca uygun kıvrımlar içine yerleştirildiği görüntülenmektedir.
Endoskop ve mikroskop ile yapılan biyonik kulak ameliyatlarında iç kulağa yerleştirilen bir elektrod aracılığı ile işitme siniri uyarılarak ses iç kulak yapıları olmadan beyne iletilir. Bu ameliyat doğumsal veya sonradan edinilmiş içi kulak tipi işitme kayıpları için uygulanır.




